Mis see on?
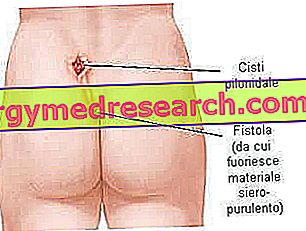
Pilonidaalne tsüst on sukulaarne kahjustus, mis areneb naha sees peaaegu alati sakro-kokkgeaalses piirkonnas, vahetult üle intergluteaalse soone.

Piloonidaalsed tsüstid on ohutud, kuni nad läbivad nakkuse ja põletiku. Kui pilonidaalne tsüst nakatub, võib see laguneda abstsessiks, mis on sageli äärmiselt valus. Lisaks võib õõnsuses kogutud mäda määrata fistuli alguse.
Igaüks võib arendada pilonidaalset tsüstit, kuid kahjustus on sagedamini 15–24-aastastel noorukitel. Eelkõige on inimestel, kes istuvad pikka aega, näiteks veoautojuhtidel, suurem oht vigastuse tekkeks. Pilonidaalsete tsüstide ravi ja ravi sõltub paljudest teguritest, sealhulgas haiguse ulatusest ja kroonilisusest. Täielik ravi on võimalik, kuid tsüstiline õõnsus võib korduda isegi siis, kui see on kirurgiliselt eemaldatud. Kahjustuse kordumine on tegelikult levinud, hinnanguliselt umbes 40-50% patsientidest.
Tsüstid, abstsess ja fistul
Terminid tsüst, abstsess ja pilonidaalne fistul viitavad pilonidaalse haiguse kolmele erinevale faasile:
- Pilonidaalne tsüst on väike nakatumata kott, mis sarnaneb väikese sõlmega, asümptomaatiline või pisut valulik. Haavand võib vaigistada aastaid või areneda hilisemates etappides.
- Pilonidaalne abstsess on mütsi kogum, mis pärineb tsüstilise õõnsuse bakteriaalsest infektsioonist. See moodustumine on eelmisest suurem ja hõlmab valu, punetust ja muid põletiku iseloomulikke märke. Mõne päeva pärast läbib abstsess purunemise ja fistul, parandades koheselt tingimusi. Siiski, kui seda ei ravita piisavalt, ei lõpe põletikuline protsess spontaanselt ja kipub muutuma krooniliseks.
- Pilonidaalne fistul on väike ava (või sidekanal) nakatunud tsüsti ja naha ava vahel, mis annab väljastpoolt väljalaskeava:
sümptomid
Pilonidaalne tsüst on kahjustus, mis areneb tsentrifuugide keskel alumise selja keskel, tuharate lõhenemise lähedal, umbes 4–5 cm sentimeetrites pärakust. Mõned akuutsed põletikulised protsessid võivad mõnda aega jääda asümptomaatiliseks. Sümptomaatiline haigus esineb tavaliselt siis, kui pilonidaalne tsüst degenereerub piloonidaalseks abstsessiks: patsient tunneb suuremat ebamugavust, kohalik turse on märgatavam ja piirkond on valus.
Kui pilonidaalne tsüst nakatub, võivad tekkida järgmised nähud ja sümptomid:
- Abstsessi põletiku tunnused: kahjustatud nahapiirkonna valu, turse, punetus ja kuumus;
- Purulentse (või seerum-mädane) materjali eritumine, kollakas ja haisev;
- Palavik (aeg-ajalt), peavalu ja üldine halb enesetunne.
Need sümptomid võivad areneda kiiresti, sageli mõne päeva pärast. Pilonidaalse fistuli põhjustatud valu võib olla raske ja tõenäoliselt halveneb, kui ravi ei kasutata.
Harvemini võib pilonidaalne tsüst areneda keha teistes piirkondades, nagu käed, naba, axilla või suguelundite piirkond.
põhjused
Kuigi pilonidaalse haiguse põhjuste kohta on mitmeid teooriaid, usuvad enamik teadlasi, et tsüstid on omandatud kahjustused (mitte kaasasündinud või kaasasündinud, nagu usuti minevikus); nende algus oleks seotud karvanääpsu nakkusega, mis pärast laienemist võimaldaks juukseid kesta. Vastuseks nendele sissekasvanud karvadele tekib lokaalne põletikuline reaktsioon, mis põhjustab tsüstilise struktuuri moodustumist.
Liigne rõhk, hõõrdumine või korduv trauma sakro-kokkgeaalpiirkonnas võivad soodustada indiviidide tsüstide teket või olemasoleva pilonidaalse kahjustuse ärritust.
Riskitegurid
Mõned tegurid võivad esile kutsuda pilonidaalse tsüsti arengut. Nende hulka kuuluvad:
- Rasvumine: rasvunud inimestel on tõenäolisemalt retsidiive;
- Sport või kutsealane tegevus, mis nõuab pikemat istumisasendit (suurendab survet coccyxi piirkonnale);
- Halb hügieen ja paljude soovimatute karvade olemasolu;
- Liigne higistamine: niiskus soodustab anaeroobsete bakterite kasvu, mis sageli nakatavad pilonidaalsed tsüstid;
- Lokaalne ärritus või trauma, mis võib põhjustada juba olemasoleva tsüsti põletikku või soodustada selle teket;
- Kandke pingul riietust.
diagnoos
Pilonidaalset tsüstit saab diagnoosida lihtsa kliinilise läbivaatuse abil, tuginedes kokkulaarse piirkonna iseloomulikele tunnustele: väliste avade olemasolu, vedelate või mädaste materjalide sekretsioon jne. Piirkond on palpatsiooni suhtes äärmiselt valus ja sageli on patsiendi jaoks talumatu ala, et alumine osa eraldada piirkonna uurimiseks. Diagnoosi määratlemiseks võib olla kasulik kasutada ka vereanalüüse ja sihipärast ultraheli.
Arst võib tuvastada ka järgmised tingimused:
- palavik;
- Valgeliblede suurenemine vereproovis;
- Ümbritseva naha põletik.
Võimalikud tüsistused
Piloonidaalse tsüsti tüsistused võivad hõlmata järgmist:
- Pilonidaalse tsüstide kordumine;
- Absessi teke ja krooniline suppatsioon;
- Süsteemsed infektsioonid;
- Harva, kui kroonilist pilonidaalset tsüstit ei ravita korralikult, võib see degenereeruda lamerakuline nahakartsinoom.
kirurgiline
Piloonidaalne tsüstiravi on kirurgiline.
Patsiendid, kellel ei ole lokaalset põletikku, ei vaja tavaliselt kohest ravi, kuid soovitatakse karvade eemaldamist ja hoolikat kohalikku hügieeni. Kui selle asemel tekib tsüstilise õõnsuse tasemel infektsioon, tuleb kahjustuse eemaldamiseks või eemaldamiseks kasutada piisavat ravi.
Pilonidaalse tsisti sisselõige ja drenaaž
Esimene raviviis hõlmab kirurgilist protseduuri, mida saab teha ambulatoorselt.
- Pärast piirkonda tuimestamist kohaliku tuimestiga teeb arst nakatunud piirkonna üle väikese sisselõigu, et avada tsüstiline õõnsus.
- Purulentne materjal eemaldatakse, kõik tsüstis kogunenud karvad ja muud fragmendid eemaldatakse. Haav puhastatakse soolalahusega ja kaetakse steriilse marli abil.
- Sidemed tuleb sageli vahetada, kuni tsüst on paranenud (umbes kolm korda nädalas).
- Teie arst võib määrata põletiku raviks mõningaid antibiootikume, näiteks metronidasooli ja erütromütsiini, ning vältida bakteriaalset uuesti nakatumist. Sageli on sümptomaatiliseks raviks ette nähtud valuvaigistid.
Kahe päeva jooksul pärast protseduuri tuleb korraldada arstlik läbivaatus, et hinnata, kas haav on terveks paranenud ja jälgib mis tahes tüsistusi. Pärast sidemete eemaldamist paraneb naha haav ja see sulgub spontaanselt umbes nelja nädala jooksul. Enamik pilonidaalse tsüstiga sisselõike ja äravoolu all kannatavaid inimesi ei vaja mingit muud ravi. Haava puhas hoidmine ja karvade eemaldamine sakro-kokkgeaalses piirkonnas võib aidata vältida kordusi.
Pilonidaalse tsisti ekstsisioon
Kui teil on pilonidaalne tsüst, mis kipub korduvalt nakatuma, võib vajada rohkem invasiivset operatsiooni, et eemaldada kõik tsüstiga kahjustatud koed (nahk, nahaalused koed ja tsüstiline ala kuni ristikuini). Ekstsioon võimaldab seisundit täielikult ravida, kuid see on üsna invasiivne protseduur võrreldes lihtsa sisselõike ja äravooluga.
Pärast pilonidaalse tsüsti eemaldamist võib arst valida:
- Jätke kirurgiline haav avatuks (sulgege teine kavatsus). Selles variandis jäetakse kirurgiline haav avatuks ilma ühegi õmbluseta, et võimaldada koel iseenesest reformida alusest pinnale. Selle protsessi tulemuseks on pikem paranemisaeg, kuid see on seotud väiksema kordumise riskiga (piloonidaalse tsüstide korduv infektsioon). Mõnikord sisestatakse kirurgilisse haavasse lihtne steriilne marli tampoon. Paranemine toimub ajavahemikus 5 kuni 8 nädalat, mille jooksul asjatundjad peavad sidemeid vahetama iga kolme päeva tagant.
- Sulgege haava õmblemisega (sulgemine esimese kavatsusega). Pärast pilonidaalse tsüstide eemaldamist eelistavad mõned kirurgid haava kohe sulgeda. Selle valikuga on paranemisaeg kiirem, kuid sellega kaasneb suurem retsidiivi oht. Mõned kirurgid teevad sisselõiget intergluteaalse soone tasandil, kus piirkond on eriti raske. Õmblused eemaldatakse umbes 10-12 päeva pärast. Taastumisaeg pärast operatsiooni võib võtta mitu nädalat.
Võimalikud operatsioonijärgsed tüsistused võivad hõlmata kohalikku nakkust või kirurgiliste haavade halba paranemist. Selliste tagajärgede vältimiseks annab arst või meditsiiniõde patsiendile üksikasjalikke juhiseid haava juhtimise ja normaalse paranemise protsessi kohta. Samuti võib olla vajalik raseerida kirurgilist ala ümber, et vältida juuste sattumist haavasse. Kirurgiajärgsel etapil on ambulatoorse ravi ja kontrollimised vajalikud selleks, et tagada haavade nõuetekohane paranemine ja juhtida pilonidaalse haiguse võimalikke tüsistusi või kordusi. Kuigi 40–50% patsientidest võib ilmneda pilonidaalse haiguse kordumine, on pikaajaline prognoos üldiselt suurepärane.
Muud vähem levinud sekkumised, mida on võimalik läbi viia piloonidaalsete tsüstide puhul, on:
- Fenooli süstid;
- Naha siirdamine.
ennetamine
Akuutsete või korduvate piloonidaalsete tsüstide vältimiseks võite proovida:
- Hoidke ala puhas ja kuiv, hoolikalt hoolitsedes kohaliku hügieeni eest;
- Eelistage mugavate rõivaste kasutamist, et vältida kangaste naha vastu hõõrumist;
- Hoidke ala soovimatutest juustest vabaks, kasutades regulaarselt depilatsioonivahendeid või karvade eemaldamist;
- Vältige pikemat istumisasendit või ülemäärast korduvat survet coccyxi piirkonnas;
- Rasvunud patsientidel võib kaalulangus vähendada retsidiivide riski.